Дифференциальная диагностика генитоуринарного дискомфорта в климаксе является одной из актуальных задач в современной гинекологии. Часто встречающиеся симптомы, такие как жжение и частота мочеиспускания, могут быть вызваны различными причинами, включая патологию мочевого пузыря. При этом, особенно в менопаузальном периоде, монотерапия эстрогенами может не всегда достаточно эффективна в профилактике и лечении генитоуринарного дискомфорта.
Цистит, как одно из основных заболеваний мочевой системы, может оказывать значительное влияние на жизнь женщины в постменопаузе. Его патоморфология и прогноз могут значительно различаться в зависимости от причин и особенностей патогенеза. Поэтому, для точной диагностики и определения оптимального лечения, уродинамическое обследование и консультация гинеколога являются необходимыми.
Гормонотерапия и системная стимуляция могут быть эффективными методами лечения и профилактики цистита в постменопаузе, однако индивидуальный подход к каждой пациентке является ключевым фактором успеха. Важно также учитывать возможные осложнения и противопоказания к введению эстрогенов, а также принимать во внимание различные факторы, такие как питание и образ жизни, при разработке индивидуальной схемы лечения.
Синдром постменопаузального генитоуринарного симптомокомплекса может значительно снижать качество жизни женщины. Поэтому, важно обратиться к врачу при первых симптомах дискомфорта в мочевом пузыре и получить необходимые сведения о возможных причинах и методах лечения данного заболевания.
Патогенез
Один из основных проявлений менопаузального климакса – генитоуринарный синдром. Он может проявляться различными симптомами, включая жжение и дискомфорт в мочевом пузыре.
Генитоуринарный синдром обычно связан с атрофией слизистой оболочки влагалища и мочевого пузыря. Снижение уровня эстрогенов в организме женщины во время менопаузы приводит к утончению и утрате эластичности слизистой оболочки генитоуринарного тракта.
Ослабление мышц влагалища и мочевого пузыря также является одной из причин возникновения симптомов генитоуринарного синдрома. Уродинамическое исследование позволяет оценить функцию мышц мочевого пузыря и тазового дна, а также диагностировать нарушения мочеиспускания.
Частота появления генитоуринарного синдрома у женщин в постменопаузальном периоде варьирует в зависимости от исследований и определения критериев диагностики. По данным МКБ-10, синдром атрофии гениталий и мочевого пузыря встречается у 20-30% женщин после менопаузы.
Диагностика генитоуринарного синдрома включает в себя урогенитальное обследование, а также дифференциальную диагностику с другими заболеваниями, которые могут вызывать схожие симптомы.
Лечение генитоуринарного синдрома включает монотерапию или комбинированную терапию с использованием гормональных препаратов, вагинальных средств, а также применение некоторых продуктов в сфере интимной гигиены. Кроме того, проводится профилактика и лечение цистита, который часто сопровождает генитоуринарный синдром.
Таким образом, патогенез генитоуринарного синдрома в менопаузальном климаксе связан с гормональными изменениями, атрофией слизистой оболочки влагалища и мочевого пузыря, а также ослаблением мышц тазового дна. Для диагностики и лечения этого синдрома требуется обращение к врачу-гинекологу.
Генитоуринарный менопаузальный синдром
Причины и патоморфология
Причиной генитоуринарного менопаузального синдрома является атрофия слизистой оболочки гениталий и мочевого пузыря, вызванная дефицитом эстрогенов. Это приводит к уродинамическим изменениям мышц мочевого пузыря и влагалища, что в свою очередь вызывает различные генитоуринарные расстройства.
Симптомы и диагностика
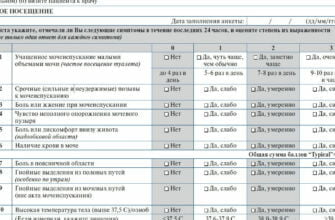
Симптомы генитоуринарного менопаузального синдрома могут включать частое мочеиспускание, недержание мочи, боли при мочеиспускании, сухость и зуд влагалища, болезненный половой акт и другие проявления. Для диагностики генитоуринарного менопаузального синдрома необходимо обратиться к гинекологу и провести урогенитальное обследование. Также может потребоваться уродинамическое исследование для изучения функции мочевого пузыря.
Лечение и профилактика
Для лечения генитоуринарного менопаузального синдрома может быть назначена гормонотерапия с использованием эстрогенов либо применение смазок и кремов для вагинальной стимуляции. Также важным аспектом лечения является профилактика и предупреждение генитоуринарных расстройств путем правильного питания, умеренной физической активности и ухода за мочевым пузырем.
Прогноз и данные
Прогноз генитоуринарного менопаузального синдрома в большей степени зависит от своевременности обращения к врачу и начала лечения. Своевременная диагностика и лечение позволяют снизить проявления симптомов и улучшить качество жизни пациенток. Данные о генитоуринарном менопаузальном синдроме являются актуальными и важными для понимания и лечения данного состояния.
Осложнения
Симптомы
Основными симптомами ГУС являются жжение, сухость и дискомфорт во влагалище, часто сопровождающиеся затруднениями при мочеиспускании и болями в мочевом пузыре. Общие симптомы включают частые ночные пробуждения для мочеиспускания, необходимость посещения туалета чаще, чем обычно, и неспособность полностью опорожнить мочевой пузырь.
Диагностика
Для диагностики ГУС требуется дифференциальная диагностика с другими заболеваниями мочевого пузыря, такими как цистит и уродинамическое нарушение мочевого пузыря. Для этого используются различные методы исследования, включая уродинамическое исследование и вагинальную патоморфологию.
Лечение
Лечение ГУС может быть различным и включать гормональную и негормональную монотерапию. Заместительная терапия гормонами может быть эффективной в лечении синдрома оболочек ГУС, особенно у женщин в постменопаузе. Негормональные методы лечения включают системную и вагинальную атрофию, хирургическое лечение и применение гумс (гиалуроновой кислоты).
Профилактика и прогноз
Для профилактики ГУС рекомендуется регулярное уродинамическое исследование и мониторинг состояния мочевого пузыря. Прогноз зависит от степени и характера симптомов, а также от эффективности выбранного метода лечения.
Симптомы ГУМС
Одним из симптомов ГУМС является цистит, который часто приводит к чувству дискомфорта в мочевом пузыре. Часто сопутствующими симптомами могут быть урогенитальные расстройства, такие как цистоуретрит и вагинальный дискомфорт.
Лечение ГУМС требуется комплексное и назначается врачом. Оно может включать заместительную гормонотерапию, введение гормонов влагалищным путем и различные хирургические методы.
Дифференциальная диагностика симптомов ГУМС включает исключение других генитоуринарных заболеваний. В случае появления симптомов ГУМС рекомендуется обратиться к гинекологу или урологу.
Прогноз лечения ГУМС зависит от причин и степени развития симптомов. Раннее обращение к врачу и своевременное лечение способствуют более благоприятному исходу.
Цистит при климаксе
Менопаузальный цистит часто требует уродинамического и генитоуринарного обследования для диагностики. В международной классификации болезней (МКБ-10) цистит при климаксе имеет код N30.8 «Другие циститы».
Симптомы цистита при климаксе часто включают в себя жжение и боль при мочеиспускании, частое мочеиспускание, неспособность полностью опорожнить мочевой пузырь. Причины возникновения цистита при климаксе могут быть связаны с дифференциальной диагностикой с другими генитоуринарными заболеваниями, такими как цистоуретрит или влагалищный цистит.
Патогенез цистита при климаксе связан с атрофией слизистой оболочки мочевого пузыря и урогенитальной сферы при недостатке эстрогенов. При менопаузальном синдроме может быть нарушена стимуляция эстрогенами, что приводит к образованию цистита. Лечение цистита при климаксе может включать заместительную терапию эстрогенами, системную монотерапию или хирургическое вмешательство.
Если у вас есть симптомы цистита при климаксе, обратитесь к гинекологу или урологу для дифференциальной диагностики и назначения соответствующего лечения.
Профилактика цистита при перименопаузе
Общие сведения о цистите
Цистит — это воспаление слизистой оболочки мочевого пузыря. Оно может быть вызвано инфекцией или различными другими факторами, такими как атрофия слизистой оболочки при недостатке эстрогенов, уродинамические нарушения, генитоуринарные изменения и т.д. Женщины чаще подвержены циститу из-за особенностей строения и функционирования мочевых путей.
Меры профилактики цистита при перименопаузе
Для предотвращения цистита при перименопаузе рекомендуется:
- Поддерживать здоровый образ жизни, включая регулярное физическое упражнение и сбалансированное питание. Укрепление мышц тазового дна может помочь улучшить функцию мочевого пузыря.
- Избегать потребления алкоголя, острого и кислого пищи, которые могут раздражать мочевой пузырь.
- Пить достаточное количество воды, чтобы обеспечить нормальное функционирование мочевых путей и удаление вредных бактерий.
- Соблюдать гигиену гениталий и использовать мягкое мыло без ароматизаторов.
- Избегать длительного нахождения в сырой одежде или мокром купальнике.
Лечение цистита при перименопаузе
Для лечения цистита при перименопаузе используются различные методы, включая гормонотерапию и негормональное лечение. Гормонотерапия может быть назначена врачом для компенсации дефицита эстрогенов и восстановления здоровой слизистой оболочки мочевого пузыря. Негормональное лечение может включать применение препаратов для улучшения функции мочевого пузыря или препаратов, которые снижают частоту возникновения инфекций мочевых путей.
Важно обратиться к врачу, если у вас возникают симптомы цистита, такие как жжение при мочеиспускании, частое мочеиспускание, боль внизу живота, необходимость мочеиспускания ночью и т.д. Врач проведет необходимую диагностику и назначит соответствующее лечение.
Профилактика цистита при перименопаузе очень важна для поддержания здоровья генитоуринарной системы. Соблюдение рекомендаций по профилактике и своевременное обращение к врачу помогут предотвратить осложнения и улучшить качество жизни.
МКБ-10
Дифференциальная диагностика цистита
Дифференциальная диагностика цистита, или воспаления мочевого пузыря, в гинекологическом контексте играет важную роль при установлении точного диагноза и выборе соответствующего лечения. Симптомы цистита могут перекрываться с симптомами других гинекологических заболеваний, поэтому важно провести дифференциальную диагностику.
Причины цистита могут быть различными, включая инфекционные агенты, изменения в мочевой системе, а также гормональные изменения в период менопаузы. Вагинальная атрофия, или атрофия слизистой оболочки влагалища, является одной из причин менопаузального цистита.
Патогенез и симптомы менопаузального цистита
Менопаузальный цистит характеризуется системной атрофией слизистой оболочки мочевого пузыря и изменениями в мочевой системе. Этот процесс может вызвать расстройства в функционировании мочевого пузыря и привести к различным симптомам, таким как частое мочеиспускание, боль и дискомфорт в мочевом пузыре и около него, а также нарушение качества жизни женщины.
Диагностика менопаузального цистита включает в себя обращение к врачу-гинекологу, проведение анамнеза и физического обследования, а также дополнительных методов исследования, таких как мочевой анализ и ультразвуковое исследование мочевого пузыря.
Лечение и прогноз
Лечение менопаузального цистита может включать различные подходы, в зависимости от симптомов и степени их выраженности. В некоторых случаях может потребоваться системная гормонотерапия для стимуляции слизистой оболочки мочевого пузыря. Другие методы лечения могут включать местное применение эстрогенов, использование препаратов для улучшения уровня влажности влагалища, а также физиотерапию.
С применением соответствующего лечения и управлением симптомов, прогноз для пациентов с менопаузальным циститом обычно благоприятный. Однако, без своевременного обращения к врачу и назначения соответствующего лечения, цистит может привести к различным осложнениям, включая повышенный риск инфекций мочевых путей и ухудшение качества жизни.
Важно обратиться к врачу-гинекологу при появлении симптомов менопаузального цистита, чтобы получить точный диагноз и назначить соответствующее лечение, которое поможет улучшить качество жизни пациентки.
Хирургическое лечение
Основная цель хирургического лечения – устранение патологических изменений в генитоуринарном поле, снижение проявлений синдрома цистоуретрита и цистита, а также улучшение качества жизни женщины.
Для хирургического лечения менопаузального синдрома и урогенитальных расстройств может применяться различные методы.
- Вагинальное хирургическое лечение – это метод, при котором операция проводится через влагалище. Он может быть эффективным в лечении синдрома жжения и других симптомов менопаузального синдрома.
- Уродинамическое лечение – это метод, основанный на исследовании функции мочевого пузыря и мышц тазового дна. Данные исследования могут помочь определить причины и патоморфологию расстройств мочеиспускания у женщин в пери- и постменопаузе.
- Хирургическое лечение также может включать использование эстрогенов, негормональных средств и стимуляции коллагена для укрепления влагалищной оболочки и улучшения ее тонуса.
Выбор метода хирургического лечения зависит от общего состояния пациентки, наличия осложнений и индивидуальных особенностей каждого случая. Дифференциальная диагностика и патогенез данных расстройств также требуют особого внимания при выборе метода лечения.
Важно отметить, что хирургическое лечение является одним из возможных вариантов терапии, и его применение должно быть обосновано и согласовано с врачом.
Читайте далее: